Óvulos para hongos, la guía completa sobre tratamiento de la candidiasis vaginal

Los óvulos para hongos son medicamentos de administración vaginal que contienen principios activos antifúngicos para el tratamiento de la candidiasis vulvovaginal. Se estima que el 75 % de las mujeres sufrirá al menos un episodio de esta infección a lo largo de su vida, y entre un 40-45 % presentará dos o más episodios (Workowski KA, 2021).
¿Qué son los óvulos para hongos y cómo funcionan?
Los óvulos para hongos son formulaciones sólidas de forma ovalada o cónica, con un peso aproximado de 3 a 5 gramos, que se insertan en la vagina. Una vez dentro, se disuelven gradualmente por efecto de la temperatura corporal y liberan el principio activo directamente sobre la mucosa vaginal. Este mecanismo de acción local permite una alta concentración del fármaco en la zona afectada, lo que ofrece varias ventajas frente al tratamiento oral: menor riesgo de efectos secundarios sistémicos, menor degradación del principio activo y una acción más rápida sobre la infección.
La candidiasis vaginal es una infección provocada por el crecimiento excesivo del hongo Candida albicans, responsable del 85-95 % de los casos (StatPearls, 2024). Aunque forma parte de la microbiota vaginal habitual, factores como el uso de antibióticos, las alteraciones hormonales, la diabetes mal controlada o la inmunosupresión pueden desencadenar su proliferación y generar síntomas como picor intenso, ardor, flujo vaginal abundante de aspecto blanquecino y grumoso, e incomodidad durante las relaciones sexuales.
¿Cuándo se recetan óvulos para hongos?
Los óvulos para hongos se indican cuando se confirma una candidiasis vaginal leve o moderada con síntomas activos. El diagnóstico se basa en la exploración clínica y, cuando es necesario, en un cultivo vaginal para identificar la especie de Candida implicada (Fisterra, 2026).
Es recomendable acudir al médico antes de iniciar el tratamiento en las siguientes situaciones: si es la primera vez que se presentan los síntomas, si se han tenido más de tres episodios en el último año, si la persona está embarazada, si presenta diabetes u otra enfermedad crónica, o si los síntomas no mejoran tras una semana de tratamiento con óvulos para hongos. En estos casos, un profesional puede valorar si la infección se debe a una especie distinta de C. albicans (como C. glabrata), que a menudo requiere un abordaje diferente.
¿Qué tipos de óvulos antifúngicos existen?
El tratamiento de la candidiasis con óvulos para hongos varía según la gravedad de la infección. Los principales principios activos disponibles son:
-
Clotrimazol: el antifúngico tópico más utilizado. Disponible en pautas de 1, 3 o 7 días. Actúa inhibiendo la síntesis de ergosterol en la membrana del hongo.
-
Miconazol: eficaz frente a la mayoría de las especies de Candida. También disponible en crema vaginal combinada.
-
Fenticonazol y terconazol: alternativas de segunda línea, indicadas en infecciones moderadas o cuando no se tolera el clotrimazol.
-
Ácido bórico (600 mg): en forma de cápsulas vaginales, se reserva para infecciones por cepas resistentes a los azoles, especialmente C. glabrata. En estudios clínicos ha mostrado tasas de curación en torno al 60-70% en candidiasis recurrente, aunque los resultados varían según la serie y el perfil de la paciente. Se elabora mediante fórmula magistral en farmacias bajo prescripción médica o indicación del ginecólogo, aunque también existen óvulos de ácido bórico ya comercializados. Su uso debe quedar siempre bajo indicación y supervisión ginecológica.
En algunos casos leves, el profesional puede optar por un tratamiento oral con fluconazol (150 mg en dosis única), que presenta una eficacia comparable a la de los óvulos para hongos. Este fármaco no se recomienda durante el embarazo. Desde 2021, existe también el ibrexafungerp (Brexafemme®), el primer antifúngico oral no azólico aprobado por la FDA específicamente para la candidiasis vulvovaginal, que actúa inhibiendo la glucano-sintasa de la pared fúngica (FDA, 2021). Su disponibilidad y financiación pueden variar según el país. En España, el ginecólogo valorará las opciones más adecuadas en cada caso.
¿Cómo se aplican correctamente los óvulos para hongos?
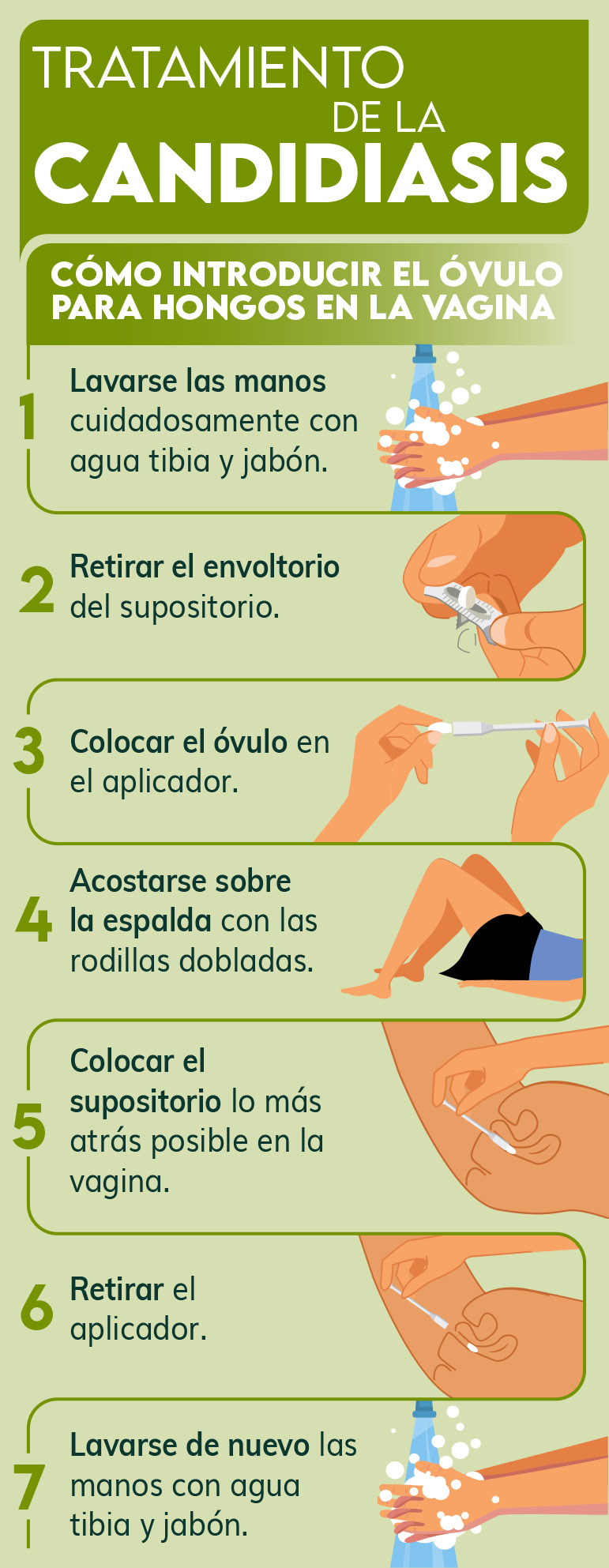
La correcta aplicación de los óvulos para hongos es fundamental para la eficacia del tratamiento. El procedimiento recomendado es el siguiente:
-
Lavarse las manos con agua y jabón.
-
Retirar el envoltorio del óvulo y colocarlo en el aplicador (si lo incluye).
-
Acostarse boca arriba con las rodillas flexionadas o permanecer de pie con los pies separados y las rodillas ligeramente dobladas.
-
Introducir suavemente el aplicador o el óvulo lo más profundamente posible en la vagina.
-
Retirar el aplicador, lavarse las manos de nuevo y permanecer acostada durante 15-20 minutos.
Se recomienda aplicar los óvulos para hongos antes de acostarse para minimizar la pérdida de producto por gravedad. Es conveniente utilizar un protector diario, evitar el uso de tampones durante el tratamiento (ya que pueden absorber el fármaco) y completar la pauta prescrita aunque los síntomas desaparezcan antes. También es importante evitar las relaciones sexuales durante el tratamiento, ya que algunos compuestos pueden debilitar el látex de los preservativos.
¿Son eficaces los probióticos vaginales tras el tratamiento?
Los probióticos vaginales, especialmente los que contienen cepas específicas de Lactobacillus con evidencia clínica (como L. crispatus o L. rhamnosus), son un complemento útil tras finalizar el tratamiento con óvulos para hongos. Su función es restablecer el equilibrio de la microbiota vaginal, regular el pH y reducir la probabilidad de recaídas. Es importante tener en cuenta que no todos los productos del mercado ofrecen la misma calidad ni contienen cepas con respaldo científico, por lo que conviene dejarse asesorar por el ginecólogo o el farmacéutico a la hora de elegir uno.
Un ensayo clínico publicado en 2020 (PMID: 31965832) demostró que la aplicación de óvulos con probióticos durante 4 días consecutivos redujo de forma significativa el picor, el ardor y el flujo vaginal anormal. Asimismo, el uso combinado de probióticos con antifúngicos ha mostrado mejores tasas de curación y menor recurrencia al mes siguiente en comparación con el antifúngico solo (Instituto Bernabeu, 2024).
No obstante, los probióticos no sustituyen a los óvulos para hongos en una infección activa. Su indicación principal es como terapia complementaria tras el tratamiento, en personas con episodios recurrentes o tras el uso prolongado de antibióticos.
Es importante recordar que las duchas vaginales, jabones muy agresivos o la ropa muy ajustada son hábitos que alteran la microbiota vaginal.
¿Qué hacer ante una candidiasis recurrente?
Se considera candidiasis recurrente cuando se presentan tres o más episodios sintomáticos en un año (Vieira-Baptista P, 2023). Afecta aproximadamente al 5-8 % de las mujeres y requiere un abordaje prolongado.
El protocolo habitual en estos casos incluye una fase de inducción con óvulos para hongos o fluconazol oral durante dos semanas, seguida de una fase de mantenimiento con fluconazol 150 mg semanal durante seis meses. Esta pauta supresora previene la recurrencia en más del 80 % de las pacientes (CDC, 2021).
Para los casos refractarios al tratamiento convencional, existen líneas de investigación prometedoras. Actualmente, se investiga la inmunoterapia sublingual específica frente a Candida albicans, pero todavía no forma parte del tratamiento estándar y solo se utiliza en contextos muy seleccionados o de investigación clínica.
Conviene señalar también la creciente relevancia de Candida auris, una especie emergente multirresistente que, si bien afecta principalmente al ámbito hospitalario, representa un desafío clínico global por su difícil identificación y tratamiento (Kim JS et al., J Microbiol Biotechnol, 2024). No es una causa habitual de candidiasis vaginal en mujeres sanas, pero ilustra la importancia de un uso prudente de los antifúngicos y del control de infecciones en hospitales.
Mantener una buena regulación de la glucosa (especialmente en mujeres con diabetes) puede reducir el riesgo de recurrencias.
Preguntas frecuentes sobre óvulos para hongos
¿Los óvulos para hongos necesitan receta médica?
En España, algunos óvulos antifúngicos como los de clotrimazol se dispensan sin receta médica. No obstante, si los síntomas se presentan por primera vez, se repiten con frecuencia o existe embarazo, se recomienda consultar con un profesional antes de iniciar cualquier tratamiento.
¿Se pueden usar óvulos para hongos durante el embarazo?
El clotrimazol en óvulos vaginales se considera seguro durante el embarazo bajo supervisión médica. El fluconazol oral y el ibrexafungerp están contraindicados en gestantes. En mujeres embarazadas, la inserción debe realizarse con los dedos, sin aplicador, y siguiendo siempre la indicación del ginecólogo.
¿Cuánto tiempo tardan en hacer efecto los óvulos antifúngicos?
La mayoría de los óvulos para hongos comienzan a aliviar los síntomas en las primeras 24-48 horas, aunque el alivio completo puede requerir hasta 7 días dependiendo de la gravedad de la infección. Es fundamental completar la pauta aunque la mejoría sea rápida.
¿Es posible usar óvulos para hongos como prevención?
Los óvulos antifúngicos están indicados para tratar infecciones activas, no como medida preventiva. Para la prevención de recaídas, los probióticos vaginales con lactobacilos y el mantenimiento de hábitos higiénicos adecuados constituyen la estrategia recomendada.
¿Los óvulos para hongos afectan a la eficacia de los preservativos?
Sí. Algunos principios activos y los excipientes oleosos de los óvulos pueden dañar el látex de los preservativos y los diafragmas, reduciendo su eficacia anticonceptiva. Se recomienda evitar el uso simultáneo de ambos y esperar al menos 48 horas tras finalizar el tratamiento.