Mordeduras: qué observar, cómo actuar y cuándo consultar al médico

En España, se producen alrededor de 70.000 mordeduras de perro en menores al año, una media de 200 casos diarios. A pesar de estas cifras, la gran mayoría son leves y se resuelven sin complicaciones. El verdadero riesgo no suele ser el daño físico inmediato, sino la infección posterior si la herida no recibe la atención adecuada desde el primer momento. Cabe mencionar, que en la mayoría de mordeduras domésticas en España, el principal riesgo no es la rabia, sino la infección local de la herida.
Por qué muerden los animales
Las mordeduras rara vez son ataques aleatorios. En la gran mayoría de los casos responden a patrones de comportamiento predecibles. Los perros muerden como respuesta defensiva ante situaciones de estrés: cuando se los interrumpe mientras comen o duermen, cuando se sienten acorralados o cuando están protegiendo su territorio o sus crías. Un dato significativo: en el 76-79% de los casos en España, el animal agresor era conocido por la víctima —la mascota propia o de un familiar o vecino— y el incidente ocurrió en el domicilio del animal.
Los gatos, por su parte, muerden principalmente cuando se sienten sobreestimulados durante el juego o al manipularlos en zonas sensibles. Los niños, por su menor estatura y su tendencia a acercarse a los animales con movimientos bruscos, constituyen el grupo más expuesto: sufren entre el 56 y el 70% de las mordeduras atendidas en urgencias. Entender este contexto sirve también para la prevención: no molestar a un animal mientras come, duerme o cuida crías, y enseñar a los niños a pedir permiso antes de acariciar a un perro desconocido reduce significativamente el riesgo.
Una situación que merece mención especial son los murciélagos. Pueden morder durante el sueño de manera casi imperceptible, sin que la persona lo note. Por eso, cualquier contacto directo con un murciélago —aunque no se aprecie ninguna marca visible— requiere consulta médica.
Que la mayoría de las mordeduras ocurran en el domicilio recuerda que tener una mascota en casa también implica conocer su lenguaje corporal, respetar sus espacios y enseñar a los más pequeños a relacionarse con ella de forma segura.
¿Todos los tipos de mordedura son igual de peligrosos?
No todas las mordeduras presentan el mismo nivel de riesgo, y conocer las diferencias es fundamental para calibrar la respuesta adecuada.
Las mordeduras de perro son las más frecuentes —responsables del 80-87% de los casos atendidos en urgencias—, pero también las que mejor pronóstico suelen tener cuando la herida es superficial. Sus dientes, anchos y poderosos, producen heridas por aplastamiento y desgarro que, aunque visibles, permiten una limpieza relativamente efectiva. La tasa de infección en heridas leves es de aproximadamente el 2%.
Las mordeduras de gato son la segunda causa más frecuente y, paradójicamente, las más arriesgadas en términos de infección. Sus dientes largos y afilados crean heridas punzantes estrechas y profundas que son difíciles de limpiar a fondo. La tasa de infección puede alcanzar el 50-80%, la más alta entre los animales domésticos. Un arañazo de gato que no sangra apenas puede terminar siendo más problemático que una mordedura de perro que sangra vistosamente.
Las mordeduras humanas representan el 3% restante y se producen principalmente en manos de adolescentes o en cara y tronco de niños pequeños. La boca humana alberga una gran cantidad de bacterias, lo que convierte estas heridas en potencialmente graves a pesar de su apariencia modesta. Se infectan en aproximadamente el 15% de los casos y pueden facilitar la transmisión de enfermedades como la hepatitis B o C, y, con menor frecuencia, otras infecciones como VIH en exposiciones de alto riesgo, que deben valorar los servicios de urgencias caso a caso.
También son relevantes las mordeduras de roedores, hurones y animales de granja, que aunque menos habituales presentan un riesgo añadido de infección por la flora bacteriana específica de cada especie.
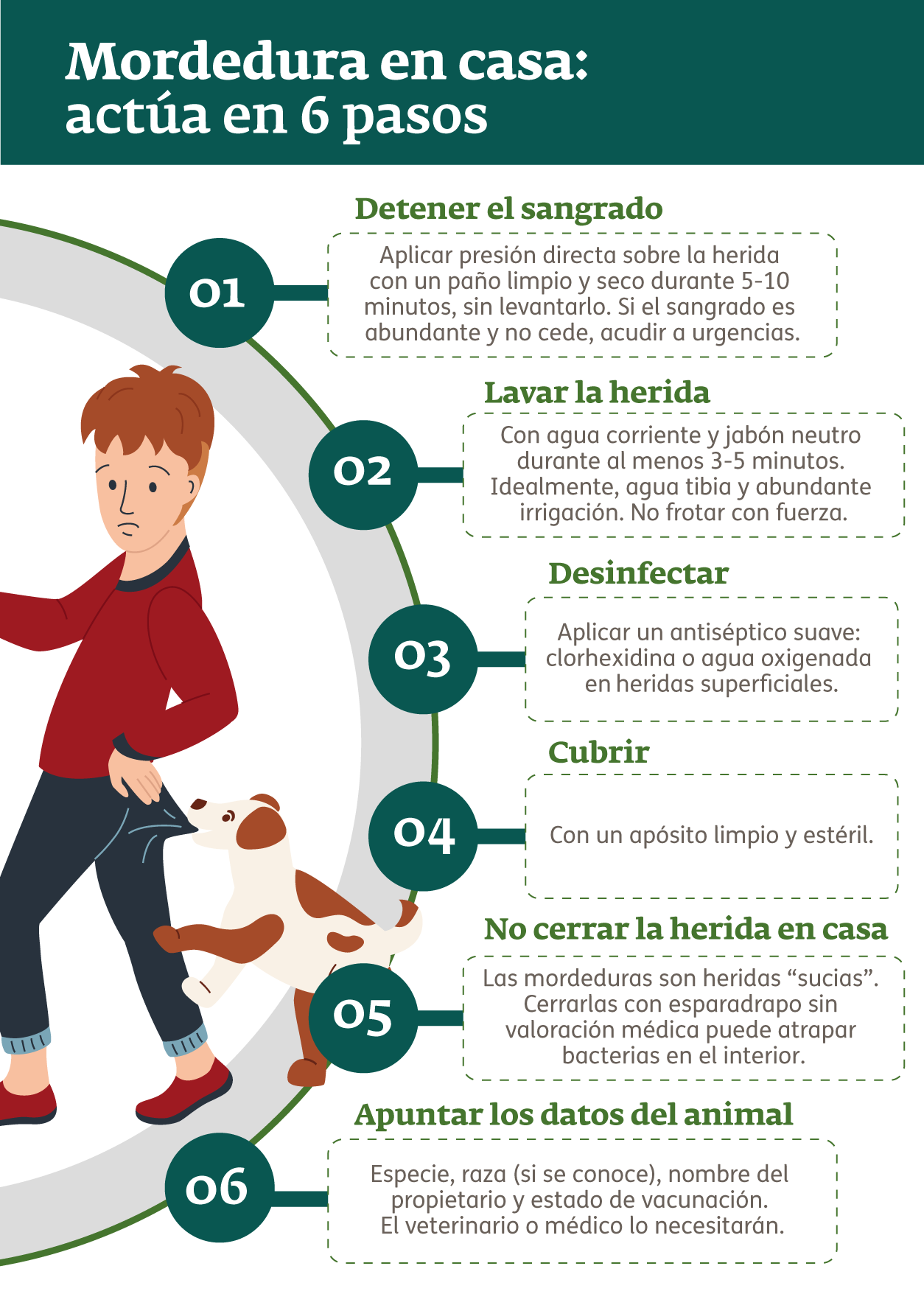
Qué hacer en los primeros minutos
La primera respuesta ante cualquier mordedura que rompa la piel es, con diferencia, la medida más importante: el lavado inmediato y correcto de la herida puede reducir el riesgo de infección hasta en un 90%.
|
Protocolo de actuación inicial
|
Cómo detectar que la herida se está infectando
La mayoría de las mordeduras leves evolucionan favorablemente si se tratan correctamente desde el inicio. Sin embargo, entre el 10 y el 15% de los casos desarrollan infección, especialmente en heridas profundas o en zonas con peor circulación como las manos.
Señales de alerta que pueden aparecer entre las 24 y las 72 horas:
-
Dolor que no remite o que aumenta pasadas las primeras horas —en lugar de disminuir—
-
Enrojecimiento que se extiende más allá del borde de la herida
-
Hinchazón creciente y calor local
-
Secreción de líquido turbio, amarillento o verdoso (pus)
-
Mal olor en la zona de la herida
-
Fiebre superior a 38 °C o malestar general
-
Aparición de vetas rojas que se alejan de la herida indica que la infección se está propagando a través del sistema linfático. En este caso, hay que acudir a urgencias inmediatamente.
Señales de alarma: cuándo acudir al médico sin esperar
No todas las mordeduras pueden manejarse en casa. Existe un conjunto de situaciones en las que la valoración médica es imprescindible desde el primer momento, independientemente de que la herida parezca superficial:
-
Localización de riesgo: mordedura en cara, cabeza, cuello, manos, pies o genitales
-
Herida profunda o con bordes irregulares: puede necesitar sutura y valoración de estructuras más profundas
-
Sangrado que no se controla en 10-15 minutos de presión directa
-
Animal no identificado, callejero o sin vacunación conocida
-
Mordedura de murciélago: aunque parezca inapreciable, requiere profilaxis antirrábica en España
-
Persona inmunodeprimida: diabetes, tratamiento con corticoides, VIH u otras condiciones que dificulten la respuesta inmune
-
Vacuna antitetánica desactualizada: más de 5 años en heridas sucias o más de 10 años en heridas limpias
-
Cualquier mordedura en un bebé o niño pequeño
-
Aparición de signos de infección (descritos en la sección anterior)
Las mordeduras representan alrededor del 1% de todas las consultas en urgencias en España, de las cuales el 10% requieren sutura y entre el 1 y el 2% hospitalización. La mayoría de las veces, la atención puede resolverse en consulta de atención primaria.
Rabia y tétanos en España, lo que hay que saber
Rabia
La rabia es la principal preocupación de la mayoría de personas después de una mordedura. En España, esa preocupación suele ser desproporcionada. La Península e islas llevan libres de rabia en mamíferos terrestres desde 1978 (perros, gatos, zorros…), aunque los murciélagos pueden actuar como reservorio y por eso cualquier contacto con ellos requiere valoración. Esto significa que, en el caso habitual de una mordedura por perro, gato o hurón doméstico en España, la profilaxis antirrábica no es necesaria.
Las excepciones que sí requieren valoración médica para profilaxis antirrábica son:
-
Mordedura de murciélago en cualquier punto del territorio español, requiere valoración urgente para profilaxis antirrábica, que habitualmente se indica en estos casos.
-
Animal procedente del extranjero o de zonas endémicas como Marruecos (especialmente relevante en Ceuta y Melilla)
-
Mordedura ocurrida durante un viaje a un país con rabia endémica
-
Animal no localizable para observación o con comportamiento anormal
Tétanos
A diferencia de la rabia, el tétanos es un riesgo real ante cualquier mordedura que rompa la piel, porque todas las heridas por mordedura se consideran heridas 'sucias' a efectos clínicos. El médico comprobará el historial de vacunación y valorará si es necesario un recuerdo de la vacuna antitetánica:
-
Si hace más de 5 años de la última dosis y la herida es sucia → recuerdo necesario
-
Si hace más de 10 años de la última dosis y la herida es limpia → recuerdo necesario
Si se tienen dudas sobre el estado de vacunación, el médico puede consultarlo en la historia clínica o solicitar la cartilla de vacunación.
La guía oficial de la Comunidad de Madrid sobre mordeduras y picaduras de animales y amplía estos protocolos. En cuanto a las recomendaciones de salud infantil resultan especialmente útiles cuando hay menores implicados, recordemos que son el grupo con más lesiones registradas.
Señales de “tranquilidad” y señales de alarma ante mordeduras
Señales que suelen indicar buena evolución (aun así conviene seguir las indicaciones médicas si se ha valorado la herida):
-
La herida duele menos cada día y no aparece dolor nuevo.
-
El enrojecimiento se mantiene alrededor del borde, sin extenderse.
-
No hay fiebre ni malestar general y la persona hace vida prácticamente normal.
-
El apósito sale limpio o con una mínima mancha serosa, sin mal olor.
Señales de alarma que exigen consultar sin esperar:
-
Dolor que aumenta de repente después de estar mejor o que no permite mover la zona.
-
Enrojecimiento que “viaja” hacia arriba siguiendo líneas o vetas rojas.
-
Hinchazón marcada en dedos, manos o cara, o dificultad para mover la articulación cercana.
-
Fiebre de 38 °C o más, escalofríos o sensación de empeoramiento general.
-
Cualquier empeoramiento brusco en bebés, personas mayores o con defensas bajas.
Si la mordedura está cerca de la cara o la mano, si te preocupa la vacuna del tétanos o si ves que la herida empeora en lugar de mejorar, es mejor consultar que quedarse con la duda.
Preguntas frecuentes sobre mordeduras
¿Es más peligrosa la mordedura de un gato que la de un perro?
En términos de riesgo de infección, sí. Los dientes del gato crean heridas punzantes profundas y difíciles de limpiar, con una tasa de infección que se sitúa muy por encima de la de perro (en algunas series hasta el 50-80%). Además, las mordeduras de gato suelen producirse en las manos, que tienen una circulación más comprometida y son más propensas a infección. Una mordedura de gato que apenas sangra puede necesitar valoración médica con más urgencia que una de perro que sangra visiblemente.
¿Qué ocurre si el animal que ha mordido no tiene las vacunas al día?
El animal —si es un perro, gato o hurón— deberá someterse a un control antirrábico obligatorio de 14 días. Si no se puede identificar o localizar al animal, el médico o veterinario correspondiente valorará el riesgo y, en su caso, indicará las medidas de profilaxis necesarias. En cuanto al tétanos, la vacunación del animal no es relevante: lo que importa es el historial vacunal de la persona mordida.
¿Cuánto tarda en aparecer una infección por mordedura?
Los primeros signos de infección —enrojecimiento, hinchazón, dolor creciente— suelen aparecer entre las 24 y las 72 horas posteriores a la mordedura. En algunos casos, especialmente con mordeduras de gato o heridas punzantes profundas, la infección puede desarrollarse con mayor rapidez. Por eso es importante vigilar la herida durante los primeros días aunque en el momento inicial parezca leve.
¿Pueden los niños sufrir mordeduras de su propia mascota sin haberla provocado?
Sí. Aunque en muchos casos existe una interacción desencadenante (movimientos bruscos, ruidos inesperados, interrumpir al animal), los niños pueden ser mordidos sin una provocación evidente desde la perspectiva adulta. Los menores de 6 años son los más vulnerables, en parte porque su altura los sitúa al nivel de la cabeza del animal y en parte porque aún no han desarrollado las habilidades para leer las señales de alerta del animal. Nunca se debe dejar a un niño pequeño a solas con una mascota, por muy tranquila que sea su conducta habitual.
Productos y servicios relacionados